Contraception hormonale : l’étude qui alerte sur le risque accru d’AVC et d’infarctus
Les données récentes rappellent que certaines contraceptions hormonales, en particulier celles contenant des œstrogènes, présentent un risque cardiovasculaire mesurable chez des groupes ciblés
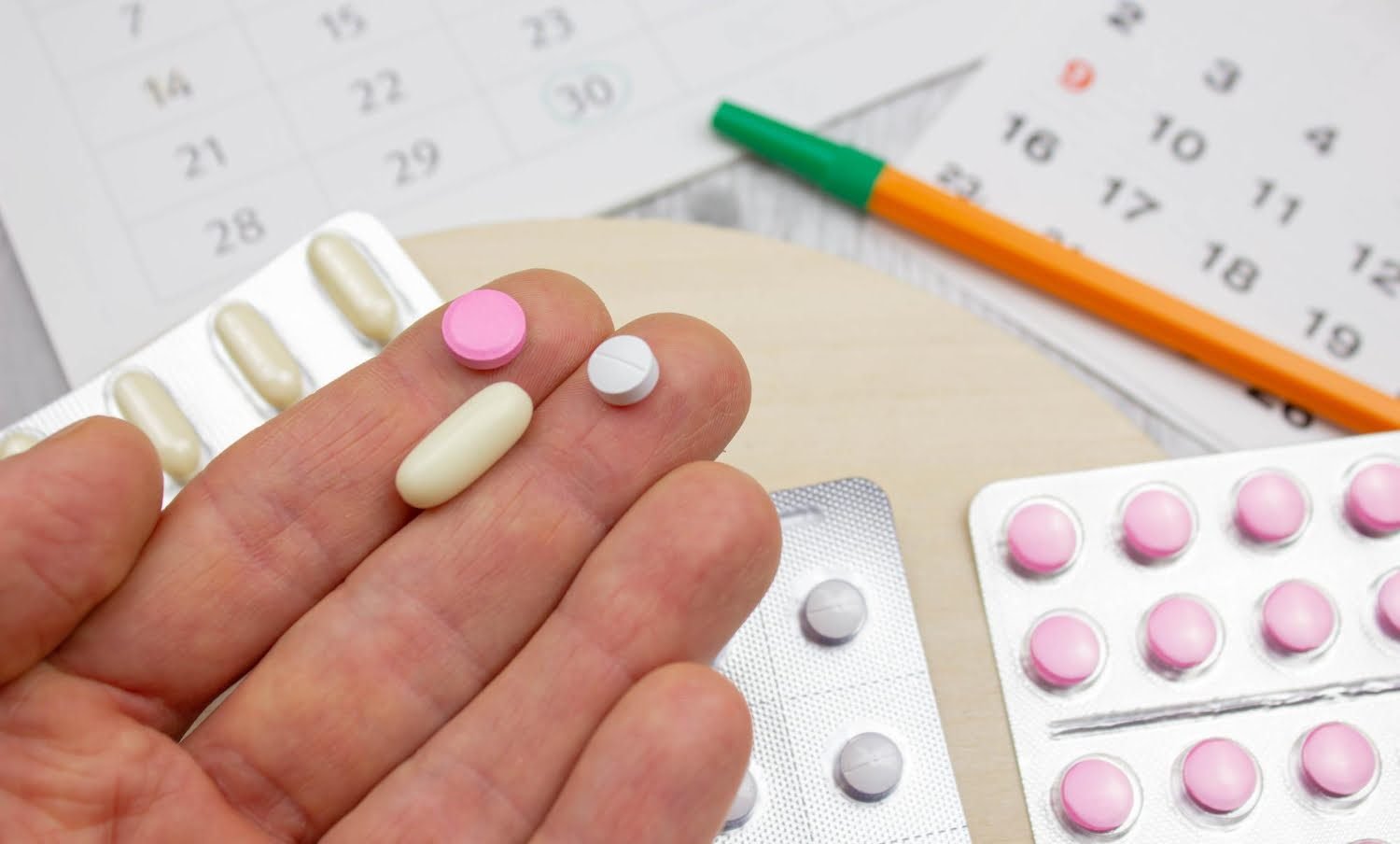
Une étude récente met en avant un point préoccupant, certains contraceptifs hormonaux pourraient majorer la probabilité d’un accident vasculaire cérébral ou d’un infarctus.
Ces résultats soulèvent des questions chez les soignants et chez les utilisatrices, car les maladies du coeur et du cerveau constituent déjà une priorité de santé publique. Les auteurs insistent sur la nécessité d’éclaircir le lien entre contraception et risques cardiovasculaires.
Ce constat ravive le débat sur la sécurité des pilules, des patchs ou des implants, surtout chez les femmes qui cumulent déjà des facteurs de risque et qui nécessitent un suivi attentif.
Quels types de contraception soulèvent des questions
Le débat sur la sécurité des contraceptifs hormonaux s’intensifie à la lumière de nouvelles données. Toutes les méthodes ne s’accompagnent pas du même profil de risque pour le système cardiovasculaire.
Comprendre la composition, le mode d’action et ce que rapportent les études récentes permet de situer pourquoi certaines options se retrouvent plus souvent au centre des discussions. Cette mise au point aide à poser les bonnes questions avant toute prescription.
Pilules contraceptives combinées, oestrogènes et progestatifs au centre du débat
Les pilules combinées associent deux hormones, un oestrogène et un progestatif. Ces substances existent à l’état naturel à faible dose, mais sont administrées ici sous forme synthétique.
L’objectif principal reste d’empêcher l’ovulation, de modifier la glaire cervicale et de rendre l’endomètre moins réceptif. Ce type de contraception se retrouve au premier plan des interrogations pour plusieurs raisons.
L’association des deux hormones n’a pas le même effet circulatoire qu’une contraception ne contenant qu’un progestatif. Plusieurs travaux observent une relation statistique entre la présence d’oestrogènes, même à dose modérée, et un excès de risque d’AVC ou d’infarctus, surtout chez des femmes avec antécédents cardiaques, migraines, ou facteurs de risque comme le tabac et l’hypertension.
Le niveau de risque varie d’une personne à l’autre, mais cette catégorie de pilules fait l’objet d’une vigilance renforcée de la part des médecins et appelle une évaluation au cas par cas.
Patchs et anneaux vaginaux, mode d’action et lien avec les résultats de l’étude
Les patchs cutanés et les anneaux vaginaux délivrent eux aussi un mélange d’oestrogènes et de progestatifs, mais la voie d’administration diffère. Le patch colle à la peau et libère progressivement les hormones dans la circulation, l’anneau placé dans le vagin diffuse une dose régulière localement.
Selon les résultats publiés, ces dispositifs partagent un profil de risque proche des pilules combinées, car les hormones utilisées et leurs dosages sont comparables. La diffusion continue, et non un pic quotidien, n’élimine pas le risque thrombo embolique, c’est à dire la formation de caillots et certaines complications cardiovasculaires.
L’étude rappelle que la voie de diffusion ne réduit pas la prudence nécessaire, surtout chez les femmes présentant déjà des facteurs de risque vasculaire qui doivent être identifiés avant l’initiation.
Implants, injections et dispositifs intra utérins hormonaux
Pour les implants, les injections à base de progestatif seul, et les dispositifs intra utérins hormonaux, le bilan est plus nuancé. Ces méthodes reposent surtout sur la diffusion d’un progestatif, sans ajout d’oestrogènes.
Cette différence de composition change la perspective. D’après les travaux récents, ces contraceptifs n’augmentent pas le risque d’AVC ou d’infarctus chez les femmes sans antécédent particulier. Leur action ciblée, avec un impact limité sur la coagulation et sur la pression artérielle, explique cette absence d’effet défavorable notable sur le plan cardiovasculaire général.
Cela ne signifie pas qu’aucune surveillance ne soit requise, chaque utilisatrice doit discuter de ses options avec son médecin, surtout en présence d’antécédents cardiaques ou de prédispositions familiales. Pour la plupart, ces méthodes apparaissent comme des alternatives moins préoccupantes sur ce point précis.
Quels sont les risques précis pour le coeur et les vaisseaux
Les inquiétudes autour des contraceptifs hormonaux concernent leurs effets potentiels sur le coeur et sur les vaisseaux sanguins. Des travaux récents décrivent des risques rares mais sérieux, en particulier chez certaines femmes plus exposées.
Les mécanismes en jeu sont complexes, toutefois quelques repères permettent de comprendre pourquoi un suivi médical s’impose avant et pendant l’utilisation.
Ce qu’on entend par AVC et crise cardiaque
Un accident vasculaire cérébral survient lorsqu’une zone du cerveau n’est plus suffisamment irriguée. Le scénario le plus fréquent repose sur l’obturation d’un vaisseau par un caillot, privant les cellules d’oxygène.
Selon la région atteinte, les conséquences varient, troubles moteurs, difficultés d’élocution, atteintes de la mémoire, parfois sans signe d’alerte préalable. Une prise en charge rapide limite les séquelles.
L’infarctus, souvent appelé crise cardiaque, obéit à une logique comparable mais touche le muscle cardiaque. Un vaisseau coronaire se bouche soudainement. Privées d’oxygène, les cellules du coeur souffrent, avec des douleurs thoraciques, une sueur froide ou un essoufflement brutal.
Dans ces deux tableaux, la rapidité de l’intervention change l’issue. Le risque augmente avec l’âge, le tabac, l’hypertension, l’excès de cholestérol, ou des antécédents familiaux à ne pas négliger.
• AVC, déficit d’oxygène au cerveau par obstruction d’un vaisseau, troubles moteurs ou du langage selon la zone atteinte
• Infarctus, occlusion d’une artère coronaire, douleur thoracique, malaise, essoufflement
• Prise en charge précoce, élément décisif pour le pronostic dans les deux situations
Comment les contraceptifs influencent le risque
Les contraceptifs hormonaux, surtout ceux contenant des oestrogènes, peuvent agir sur plusieurs paramètres cardiovasculaires. D’abord, ces hormones modifient l’équilibre de la coagulation.
Certains facteurs pro coagulants sont augmentés, ce qui devient problématique si la circulation est ralentie ou si un vaisseau est fragilisé. Chez des femmes déjà exposées, la probabilité qu’un caillot obstrue une artère s’élève.
Ensuite, ces traitements peuvent influencer la tension artérielle. Les oestrogènes, chez certaines utilisatrices, s’accompagnent d’une hausse de la pression. Une pression plus élevée fatigue la paroi des artères et rend le coeur plus vulnérable lors d’une variation soudaine.
Ces réactions restent individuelles, difficiles à prévoir, et dépendent aussi du type de contraception. La présence d’oestrogènes, combinée à des habitudes à risque comme le tabac, un excès de poids ou un manque d’activité physique, amplifie les effets indésirables sur le coeur et sur les vaisseaux.
Un bilan médical avant prescription permet d’identifier les profils à risque et d’orienter vers une méthode adaptée, y compris des options sans oestrogènes qui limitent largement ces complications.
Qui est le plus concerné par cette hausse du risque
La relation entre contraception hormonale et pathologies cardiovasculaires n’affecte pas toutes les femmes de la même manière. Certains profils sont davantage exposés, en particulier lorsque d’autres facteurs se cumulent.
Repérer ce qui aggrave la situation, puis se demander où se situent les femmes plus jeunes dans ce tableau, aide à cibler la prévention et le choix du contraceptif.
Facteurs aggravants à connaître, habitudes et maladies qui majorent le risque sous contraception
L’exposition au risque cardiovasculaire ne dépend pas uniquement de la méthode. Le mode de vie et l’état de santé jouent un rôle déterminant.
Les recherches montrent que certaines habitudes ou pathologies rendent l’usage de contraceptifs hormonaux plus délicat. Le tabac figure en premier lieu. Chez une fumeuse, même à faible consommation, une pilule combinée multiplie le risque. L’association est bien documentée après 35 ans, mais elle existe aussi avant.
Le surpoids et l’obésité amplifient également les dangers. L’excès pondéral favorise la formation de plaques d’athérome qui entravent la circulation. En présence d’hormones synthétiques, le risque que ces plaques servent d’ancrage à un caillot progresse, avec souvent un cholestérol élevé ou une tolérance au sucre altérée.
Les migraines avec aura placent leurs porteuses dans une zone de vigilance accrue, ce type de migraine révèle une fragilité particulière des vaisseaux cérébraux. Chez ces patientes, une contraception combinée peut augmenter le risque d’AVC, même à un âge jeune.
L’hypertension, même modérée, pèse aussi dans l’évaluation. La combinaison pilule et pression élevée sollicite les artères, ce qui rend plus probable un évènement cardiaque ou cérébral.
• Tabac, effet délétère sur la paroi vasculaire, risque majoré avec oestrogènes
• Surpoids ou obésité, athérome, cholestérol et tolérance au sucre, terrain propice aux caillots
• Migraine avec aura et hypertension, profils nécessitant une prudence accrue sous contraception combinée
Le médecin prend en compte l’ensemble de ces éléments pour éviter les mauvaises associations. Soigner l’hygiène de vie, arrêt du tabac, contrôle du poids et de la tension, aide à limiter les risques si une contraception hormonale demeure indiquée.
Les femmes jeunes peuvent elles aussi être concernées
Beaucoup de jeunes femmes se pensent protégées par leur âge, mais le risque ne se limite pas aux plus âgées. Les données indiquent que, même avant 35 ans, certaines présentent un profil à risque selon leur santé et leurs habitudes.
Chez celles dépourvues de facteurs aggravants, pas de tabac, pas d’antécédents, pas d’excès de poids, le risque demeure faible, y compris avec une contraception combinée. Faible ne veut pas dire nul.
Des jeunes fument sans toujours l’indiquer, d’autres présentent un surpoids discret ou des migraines avec aura, certaines ont une tension élevée non dépistée. Dans tous les cas, plus les facteurs s’additionnent, plus la prudence s’impose, quel que soit l’âge.
Les statistiques montrent que des complications cardiaques ou cérébrales, bien que plus fréquentes après 40 ou 50 ans, peuvent survenir plus tôt lorsque plusieurs risques coexistent. D’où l’intérêt d’un bilan avant prescription, y compris chez les adolescentes et les jeunes adultes.
Quelles alternatives existent pour limiter le risque
Après la lecture des risques décrits, de nombreuses femmes souhaitent explorer d’autres solutions. Changer de méthode peut s’avérer pertinent, surtout en présence de plusieurs facteurs cardiovasculaires ou d’antécédents.
Il existe des options efficaces sans exposition hormonale, et une discussion avec un professionnel s’impose pour décider au cas par cas, en fonction des priorités de chacune.
Adopter des méthodes non hormonales
Le choix ne se limite pas aux pilules et aux patchs. Des méthodes sans hormones offrent une protection fiable sans modifier l’équilibre hormonal naturel.
• Dispositif intra utérin au cuivre, posé par un médecin, action locale du cuivre pour empêcher la fécondation, pas d’exposition aux oestrogènes ou aux progestatifs, durée d’action de plusieurs années
• Préservatifs masculins ou féminins, solution simple sans impact cardiovasculaire, protection contre les infections sexuellement transmissibles, possibilité d’association avec une autre méthode
• Diaphragmes, spermicides, méthode des températures, efficacité dépendante de l’usage rigoureux, alternatives à considérer lorsque l’objectif est d’éviter toute hormone
Pour les femmes qui souhaitent réduire au maximum l’exposition hormonale, ces options peuvent convenir, à condition de correspondre au mode de vie et aux attentes personnelles.
Parler avec son médecin, un passage indispensable
Choisir une contraception n’est jamais anodin. La meilleure option dépend de l’âge, des antécédents, du mode de vie et des préférences.
Un échange avec un professionnel de santé constitue la base. Ce dialogue permet d’exprimer ses attentes, de repérer les contre indications et d’anticiper les interactions avec d’autres traitements.
Le médecin peut proposer des examens si besoin, par exemple un bilan cardiovasculaire, afin d’affiner l’évaluation du risque. Cette collaboration prend tout son sens face à la diversité des solutions aujourd’hui disponibles.
La décision finale s’appuie sur des éléments objectifs, adaptés à la situation de chacune. Prendre le temps de comparer réduit les risques et renforce la confiance dans le choix réalisé.
A retenir
Les données récentes rappellent que certaines contraceptions hormonales, en particulier celles qui contiennent des oestrogènes, s’accompagnent d’un risque cardiovasculaire mesurable dans des groupes ciblés.
Ce risque, faible pour la majorité des utilisatrices, s’accroît en présence de facteurs comme le tabac, l’hypertension ou des antécédents familiaux. La décision d’arrêter ou de modifier une contraception ne doit pas se prendre seule.
Un échange individuel avec un professionnel de santé reste indispensable. Cela permet de poser ses questions, d’évaluer son risque réel et de trouver une solution adaptée au cas par cas. Mieux connaître les risques, c’est décider en confiance, sans céder à la peur.
L’objectif demeure de choisir une protection en phase avec sa santé et avec son mode de vie. Merci de votre lecture, partagez vos retours ou vos questions en commentaire, l’information de chacune aide toutes les autres.
Cet article a été élaboré avec le soutien d’un outil d’intelligence artificielle. Il a ensuite fait l’objet d’une révision approfondie par un journaliste professionnel et un rédacteur en chef, assurant ainsi son exactitude, sa pertinence et sa conformité aux standards éditoriaux.
PRESSE SANTÉ s'efforce de transmettre la connaissance santé dans un langage accessible à tous. En AUCUN CAS, les informations données ne peuvent remplacer l'avis d'un professionnel de santé.
